Medulloblastoom
Medulloblastoom fajenn 23 juni, 2010 - 22:23Inleiding
InleidingMedulloblastomen zijn kwaadaardige tumoren die ontstaan in de kleine hersenen, en wel meestal in de vermis. Ze bestaan uit kleine, ronde cellen zonder specifieke kenmerken. Ze groeien snel en infiltrerend, ze zaaien uit naar andere delen van het centrale zenuwstelsel en bij uitzondering naar andere lichaamsdelen (Palmer et al., 2008).
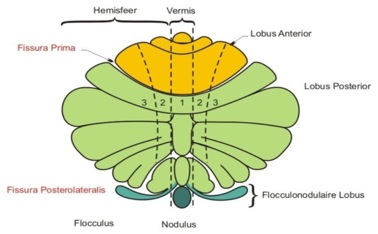
De figuur is via Google afbeeldingen overgenomen van http://en.wikipedia.org/ wiki/Cerebellum
Het medulloblastoom groeit vanuit de vermis in zijdelingse richting en in de richting van de vierde ventrikel die zich aan de voorzijde van het cerebellum bevindt (zie Figuur 1 in Ziektebeschrijving Astrocytoom in het cerebellum). Deze figuur is overgenomen via Google afbeeldingen van www.search.com.
Andere teksten op internet
Andere teksten op internetwww.hersentumor.nl geeft toegang tot de site van de Stichting Hersentumor.nl, een initiatief van deskundigen, o.a van het AMC te Amsterdam. Via de zoekfunctie kan men bijvoorbeeld een heldere, korte beschrijving vinden over de verschillende bestralingsmethoden en over bijwerkingen van bestraling.
www.kinderneurologie.eu . Gedetailleerde en deskundige informatie over de verschillende hersentumoren bij kinderen.
www.nvvn.org , de site van de Nederlandse Vereniging voor Neurochirurgie met informatie voor patiënten en familieleden.
Epidemiologie
EpidemiologieIn Nederland wordt elk jaar bij ongeveer 120 kinderen een hersentumor ontdekt (zie Ziektebeschrijving Hersentumoren). Ongeveer twintig van deze kinderen hebben een medulloblastoom. Momenteel bereikt 70-80% van hen de grens van vijfjaarsoverleving (zie paragraaf ' Na behandeling' in Lichamelijke verschijnselen). De ziekte ontstaat meestal op schoolleeftijd. Het totaal aantal kinderen en adolescenten in Nederland dat een medulloblastoom heeft overleefd is niet precies bekend. Het moeten er meer dan 100 zijn (Jennekens-Schinkel & Jennekens, 2008).
Oorzaak
OorzaakMedulloblastomen ontstaan in het cerebellum uit primitieve voorlopercellen. Studies van DNA en boodschapper-RNA tonen dat men verschillende groepen medulloblastomen kan onderscheiden. Dit is van belang omdat de groepen verschillen in hun reacties op behandeling. In twee zeldzame erfelijke vormen van kanker bestaat een verhoogde neiging tot ontwikkelen van medulloblastomen. In andere gevallen ontbreken aanwijzingen voor familiair voorkomen (Uziel et al., 2009).
Lichamelijke verschijnselen
Lichamelijke verschijnselenVerschijnselen
- De tumor verstoort lokale processen, daardoor ontstaan cerebellaire verschijnselen zoals onzekerheid bij lopen, versterkte neiging tot vallen en oogbewegingsstoornissen.
- Door snelle groei van de tumor en belemmering van afvloed van liquor cerebrospinalis (zie Ziektebeschrijving Hydrocefalus) ontstaan verschijnselen van verhoogde druk en van plaatsgebrek in de schedel: hoofdpijn, braken, verminderde alertheid, nekstijfheid, daling van bewustzijn (zie ook Ziektebeschrijving Hersentumoren).
- Tumorcellen kunnen via de liquor verspreid worden en elders in het centrale zenuwstelsel gaan woekeren. Om dat proces op te sporen wordt de liquor op kwaadaardige cellen onderzocht en wordt MRI onderzoek gedaan.
Medische behandeling
- De liquorafvloed wordt hersteld met een shunt of via een operatief aangebrachte opening in de bodem van de derde hersenkamer (zie Ziektebeschrijving Hydrocefalus).
- De tumor wordt zo mogelijk volledig verwijderd. Maar volledige verwijdering lukt vaak niet doordat de tumor vaak via de vierde ventrikel de hersenstam ingroeit waar veel voor het leven belangrijke processen worden geregeld en waar opereren dus gevaarlijk is.
- Schedel en ruggenmerg worden helemaal bestraald (zogenaamd craniospinaal) om metastasen te vernietigen. Een extra stralingsdosis wordt gegeven op de plaats van de tumor. Hoe minder bestraling van gezond weefsel, des te minder nadelige gevolgen. Kinderen van drie jaar en jonger worden niet bestraald vanwege de grote stralengevoeligheid van jonge hersenen. Bestraling van kinderen jonger dan zeven jaar brengt meer stralingsrisico mee dan van oudere kinderen.
- De stralingsdosis wordt zoveel mogelijk verlaagd of bestraling wordt vervangen door chemotherapie. De middelen, chemotherapeutica, zijn gericht tegen snel delende cellen. Middelen die uitsluitend effect hebben op tumorcellen en andere snel delende cellen ongemoeid laten bestaan (nog) niet. Om de nadelige effecten zo beperkt mogelijk te houden, wordt behandeld met een combinatie van verschillende chemotherapeutica (Gottardo & Gajjar, 2008).
Na behandeling
Verhoudingsgewijze veel risico lopen kinderen bij wie tumorcellen in de liquor, al of niet met uitzaaiingen, zijn geconstateerd en bij wie meer dan 1.5 cm3 tumorweefsel niet operatief kon worden verwijderd. Zij krijgen daarom een hogere stralingsdosis dan kinderen met standaard risico (geen tumorcellen in de liquor en minder dan 1.5 cm3 achtergebleven tumorweefsel). Van de kinderen met hoog risico overleeft momenteel bijna 70% langer dan vijf jaar, en van de kinderen met standaard risico iets meer dan 80%. Kinderen van drie jaar en jonger lopen extra risico doordat zij niet bestraald worden.
De prijs van overleven is restverschijnselen en complicaties:
- Na operatie kan de dosering en coördinatie van bewegingen in variabele mate onvoldoende zijn (ataxie); dit kan ook tot uiting komen in de spraak, die daardoor moeilijk verstaanbaar is (dysartrie). Tot de mogelijke andere neurologische restverschijnselen behoort eenzijdige aangezichtsverlamming.
- Hormonale stoornissen kunnen ontstaan door bestralingsletsel van hypothalamus en hypofyse. De stoornissen kunnen leiden tot tekort aan groeihormoon, hypofunctie van de schildklier en soms ook onvoldoende bijnierstimulerend hormoon en onvoldoende geslachtshormoon (Laughton et al., 2008). De lengtegroei kan achterblijven.
- Bestraling kan blijvend plaatselijk kaalheid tot gevolg hebben.
- Bestraling heeft nadelige gevolgen voor het cognitieve functioneren.
- Alle chemotherapeutica hebben voorbijgaande ongewenste effecten. Cisplatin, een krachtig werkzaam middel, kan het binnenoor beschadigen en blijvend gehoorverlies veroorzaken. Het risico voor het horen neemt toe bij hogere cumulatieve dosis. Zelfs gering gehoorverlies is voor kinderen in de fase van taalontwikkeling bijzonder nadelig.
- Bestraalde kinderen hebben op de lange termijn verhoogde kans op een andere hersentumor.
Stoornissen van cognitief functioneren
Stoornissen van cognitief functionerenCerebellair mutisme of fossa posterior syndroom
Na operatie vanwege medulloblastoom komt bij 25% van de kinderen cerebellair mutisme in meer of minder ernstige mate voor (Robertson et al., 2006). Een dag of enkele dagen na operatie van de tumor houdt het kind geheel of vrijwel geheel op met geluiden maken en praten, het is mutistisch. Het begrijpt goed wat anderen tegen hem zeggen. Na verloop van dagen tot weken gaat het weer spreken, maar de spraak is monotoon, traag en dysartrisch. Herstel volgt geleidelijk (Riva & Giorgi, 2000). Tien jaar na operatie kan de spraak nog steeds traag en licht dysartrisch zijn (Huber et al., 2006). Zie ook Ziektebeschrijving Astrocytoom in het cerebellum.
In de periode van het mutisme zijn er soms, gedurende kortere of langere tijd, andere afwijkingen, zoals langdurig gesloten houden van de ogen; het lijkt alsof het kind niet tot openen van de ogen in staat is en onvoldoende controle heeft over bewegingen van mond en keel. De beschikbare gegevens wijzen op nog andere problemen, waaronder vooral prikkelbaarheid, emotionele labiliteit en/of ontremming (Wolfe-Christensen et al., 2007). Men spreekt dan wel van een cerebellair cognitief-affectief syndroom (CCAS). Kinderen met CCAS hebben niet allemaal een fase van mutisme (Wells et al., 2008). Aard en beloop van CCAS behoeven nader onderzoek (zie ook Jennekens-Schinkel & Jennekens, 2008). Over de oorzaak van cerebellair mutisme en CCAS bestaat geen zekerheid.
Intelligentie
Bij de meeste kinderen daalt het totale intelligentiequotiënt (IQ) gedurende een vijf- of zestal jaren na bestraling (Mulhern et al., 2005). Bij standaard risico, leeftijd ouder dan zeven jaar en plaatselijke bestraling is de daling gering; bij hoog risico en leeftijd jonger dan zeven jaar is de daling aanzienlijk. Onder normale omstandigheden blijft een IQ door de ontwikkeling heen ongeveer constant; de geconstateerde IQ-daling betekent dat het kind wel ontwikkelt maar minder of minder snel dan normaal. Behalve bestraling zou ook operatieschade aan het mediale deel van de kleine hersenen een rol kunnen spelen in de daling van het IQ (Puget et al., 2009).
Andere cognitieve stoornissen
Werkgeheugen, selectieve aandacht (zich richten op relevante informatie en niet relevante informatie wegfilteren) en vooral verwerkingssnelheid ondervinden nadelig effect van bestraling (zie voor een overzicht Palmer, 2008). De boven beschreven geleidelijke daling van het IQ zou begrepen kunnen worden uit tekorten in deze “kernfuncties” (Palmer, 2008).
Kinderen met cerebellair mutisme hebben vaak lang enige problemen met organiseren van hun handelen maar voor zover tot op heden bekend geeft het syndroom geen extra nadeel voor het cognitieve functioneren. Het wachten is op onderzoeksresultaten van grotere groepen kinderen (Mulhern et al., 2005).
Lezen, spellen en rekenen
Hoewel de schoolse vaardigheden minder gedetailleerd zijn onderzocht dan het IQ, is ook hierin een geleidelijk toenemende achterstand vastgesteld (Mabbott et al., 2005).
Psychosociaal functioneren
Psychosociaal functionerenSchoolloopbaan
Gehoorverlies kan, ook als het gering is tot leerproblemen leiden. Bij kinderen die nog verkeren in de fase van taalverwerving kan gehoorverlies de verdere verwerving van taalbegrip en taalproductie belemmeren (Knight et al., 2005) (ENCYCL-Taalverwerving). Een groot percentage kinderen met een gehoorstoornis na behandeling van medulloblastoom heeft speciaal onderwijs nodig (Ribi et al., 2005), bij voorkeur in cluster 2. Ook het complex van andere lichamelijke veranderingen en de geleidelijke IQ-daling kunnen leiden tot plaatsing op een school voor speciaal onderwijs, veelal in cluster 3.
Sociale relaties
Verminderde sociale interactie, benauwenis (“anxiety”) en depressie zijn in de ogen van ouders en leerkrachten kenmerken van veel kinderen die een medulloblastoom overleefden. Sociale problemen nemen in de loop van jaren eerder toe dan af (Mabbott et al., 2005). De kinderen maken ook later niet gemakkelijk vrienden. Daarbij speelt hun fysieke verschijningsvorm een rol: te klein voor de leeftijd, soms haarverlies. Geen van 12 jong volwassenen (> 18 jaar) had een vaste vriend(in). Ook het vinden van geschikt werk is moeilijker dan voor gezonde leeftijdgenoten (Ribi et al., 2005).
Begeleiding
BegeleidingAlgemeen
Kinderen die een medulloblastoom hebben overleefd zijn – uitzonderingen daargelaten – in verschillende opzichten ernstig en blijvend beperkt. Zij hebben extra zorg nodig en moeten zo mogelijk toch opgroeien tot zelfstandige mensen.
Zij behoeven advisering van (1) een internist-endocrinoloog vanwege de hormonale tekorten, (2) een audioloog vanwege eventueel gehoorverlies, (3) een revalidatiegeneeskundige in verband met eventuele motorische stoornissen (ataxie), (4) eventueel een logopedist voor spraakafwijkingen die communicatie belemmeren. De neuropsycholoog kan de ouders informeren over aard en ernst van eventuele cognitieve stoornissen, de betekenis van het gezin voor de cognitieve ontplooiing en zo nodig over de gevolgen van (ook al is het gering) gehoorverlies voor de taalvorming van jonge kinderen. Zij/hij adviseert bij de schoolkeuze en controleert zo nodig op mogelijke toename van cognitieve stoornissen.
Het gezin kan psychische en/of sociale bijstand behoeven van klinisch psycholoog en/of maatschappelijk werkende.
Cognitieve training en farmacotherapie
Training van aandacht of andere cognitieve functies en medicamenteuze behandeling van aandacht worden toegepast maar zijn niet onderzocht op een manier dat nut ervan valt af te leiden voor kinderen met medulloblastomen of met kwaadaardige cerebellumtumoren. Effecten van eventuele interventies zijn bij kinderen met bestraalde medulloblastomen door de late progressie van de cognitieve stoornissen extra moeilijk beoordeelbaar. Zie echter de Ziektebeschrijving Hersentumoren.
Een kind met een medulloblastoom
Een kind met een medulloblastoom[tekst volgt nog]
Literatuur
LiteratuurGottardo NG en Gajjar A (2008) Chemotherapy for malignant brain tumors of childhood. Journal of Child Neurology 23: 1149-1159
Jennekens-Schinkel A & Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam: Uitgeverij Boom. Hoofdstuk 8. Hersentumoren en cerebrale leukemie, pp 313, 315
Huber JF, Bradley K, Spiegler BJ Dennis M (2006) Long-term effects of transient cerebellar mutism after cerebellar astrocytoma or medulloblastoma tumor resection in childhood. Child’s Nervous System 22: 132-138
Knight KR, Kraemer DF, Neuvelt EA (2005) Ototoxicity in children receiving platinum chemotherapy: underestimating a commonly occurring toxicity that may influence academic and social development. Journal of Clinical Oncology 23: 8588-8596
Laughton SJ, Merchant TE, Sklar CA, Kun LE, Fouladi M, Broniscer A, Morris EB, Sanders RP, Krasin MJ, Shelso J, Xiong Z, Wallace D, Gajjar A (2008) Endocrine outcomes for children with embryonal brain tumors after risk-adapted craniospinal and conformal primary-site irradiation and high-dose chemotherapy with stem-cell rescue on the SJMB-96 trial. Journal of clinical Oncology 26: 1112-1118
Mabbott DJ, Spiegler BJ, Greenberg ML, Rutka JT, Hyder DJ, Bouffet E (2005) Serial evaluation of academic and behavioral outcome after treatment with cranial radiation in childhood. Journal of Clinical Oncology 23: 2256-2263
Mulhern RK, Palmer SL, Merchant TE, Wallace D, Kocak M, Brouwers P, Krull K, Chintagumpala M, Stargatt R, Ashley DM, Tyc VL, Kun L, Boyett J, Gajjar A (2005) Neurocognitive consequences of risk-adapted therapy for childhood medulloblastoma. Journal of Clinical Oncology 23: 5511-5519
Palmer SL (2008) Neurodevelopmental impacts on children treated for medulloblastoma: a review and proposed conceptual model. Developmental Disability Research Reviews 14: 203-210
Puget S, Boddaert N, Viguier N, Kieffer V, Bulteau C, Garnett M, Callu D, Sainte-Rose D, Kalifa C, Dellatolas G, Grill J (2009) Injuries to inferior vermis and dentate nuclei predict poor neurological and neuropsychological outcome in children with malignant fossa posterior tumors. Cancer 115: 1338-1347
Ribi K, Relly C, Landolt MA, Alber FD, Boltshauser E, Grotzer MA (2005) Outcome of medulloblastoma in children: long-term complications and quality of life. Neuropediatrics 36: 357-365
Riva D, Giorgi C (2000) The cerebellum contributes to higher functions during development. Brain 123: 1051-1061
Robertson PL, Muraszko KM, Holmes EJ, Sposto R, Packer RJ, Gajjar A, Dias MS, Allen JC. The Children’s Oncology Group (2006) Incidence and severity of postoperative cerebellar mutism syndrome in children with medulloblastoma: a prospective study of the Children’s Oncology Group. Journal of Neurosurgery 105 (6 Suppl) 444-451
Uziel T, Karginov FV, Xie S, Parker JS, Wang Y-D, Gajjar A, He L, Ellison D, Gilbertson RJ, Hannon G, Roussel MF (2009) The miR-17-92 cluster collaborates with the Sonie Hedgehog pathway in medulloblastoma. Proceedings of the National Academy of Sciences of the USA 106 (B) 2812-2817
Wells EM, Walsh KS, Khademian ZP, Keating RF, Packer RJ (2008) The cerebellar mutism syndrome and its relation to cerebellar cognitive function and the cerebeallar cognitive affective disorder. Developmental Disabilities 14: 221-228
Wolfe-Christensen C, Mullins LL, Scott JG, McNall-Knapp RY (2007) Persistent psychosocial problems in children who develop posterior fossa syndrome after medulloblastoma resection. Pediatric Blood Cancer 15: 49: 723-726